
はじめに:「また3時だ…」と感じるあなたへ
夜中にふと目が覚める。時計を見ると、午前3時前後。「また同じ時間に起きてしまった」——そんな経験を繰り返していませんか?
実は、この現象は特定の人に起こるまれなことではありません。睡眠外来の統計によれば、中途覚醒(夜中に目が覚めること)に悩む人は全人口の30〜40%にのぼるとも言われており、その中でも「午前2時〜4時の間に目が覚める」というパターンを報告する方がもっとも多いのです。
では、なぜよりによって「3時頃」なのでしょうか?それは偶然ではなく、人間の体内時計、ホルモン分泌のリズム、心理的なストレス反応、そして睡眠構造そのものが複雑に絡み合った結果です。
この記事では、夜中の3時頃に目が覚めるという現象を、睡眠科学・心理学・医学の観点から多角的に掘り下げ、原因の特定から今日すぐできる対処法まで、わかりやすく解説します。「夜中に目が覚めてしまうのは仕方ない」と諦めている方にこそ、読んでいただきたい内容です。
おすすめ・【書籍】コルチゾールハック:脳科学が明かすストレスに負けない最強の秘策
・副腎皮質サプリメント
・ 睡眠サプリ:リラーレ
1. 睡眠のサイクルを知ることが第一歩
の波形グラフ_202605101534-1024x572.jpeg)
ノンレム睡眠とレム睡眠のリズム
夜中の3時頃に目が覚めるメカニズムを理解するためには、まず「睡眠アーキテクチャ(睡眠構造)」を知ることが不可欠です。
人間の睡眠は大きく2種類に分けられます。
ノンレム睡眠(Non-REM Sleep) 脳も体も休んでいる「深い眠り」の状態です。さらに3つのステージ(N1・N2・N3)に分かれており、N3が最も深い睡眠となります。成長ホルモンが分泌されたり、記憶が定着したりするのはこの段階です。
レム睡眠(REM Sleep) 目は閉じているのに眼球が素早く動き(Rapid Eye Movement)、脳が活発に活動している「浅い眠り」の状態です。夢を見るのはほぼこの段階で、感情の処理や記憶の整理が行われます。
これらのサイクルは約90分を1セットとして、一晩に4〜6回繰り返されます。
なぜ「3時頃」が問題になるのか
平均的な就寝時間を午前0時と仮定すると、90分×2サイクル=3時間後、つまり午前3時前後は、ちょうど「深いノンレム睡眠から浅いレム睡眠へ移行するタイミング」に重なります。
さらに、睡眠の後半(夜中の2時〜4時)になるにつれて、ノンレム睡眠の割合が減り、レム睡眠の割合が増加します。レム睡眠は覚醒と非常に近い状態であるため、ほんのちょっとした刺激(物音・光・体の不快感・心理的ストレス)でも目が覚めやすくなるのです。
つまり、「3時頃に目が覚めやすい」のは、睡眠の仕組みそのものに内在する特性でもあるのです。
体内時計(概日リズム)との関係
人間の体には、24時間周期で動く「概日リズム(サーカディアンリズム)」が刻まれています。このリズムを司るのが脳の視床下部にある「視交叉上核(SCN)」です。
概日リズムの観点から見ると、午前3時〜4時は体温が一日の中で最も低い時間帯です。体温が低下すると代謝が落ち、眠気が強まる半面、少しの体温変化でも覚醒反応が起きやすい「不安定な境界線」にもなります。
おすすめ・【書籍】コルチゾールハック:脳科学が明かすストレスに負けない最強の秘策
・副腎皮質サプリメント
・ 睡眠サプリ:リラーレ
2. 夜中の3時頃に目が覚める主な理由10選
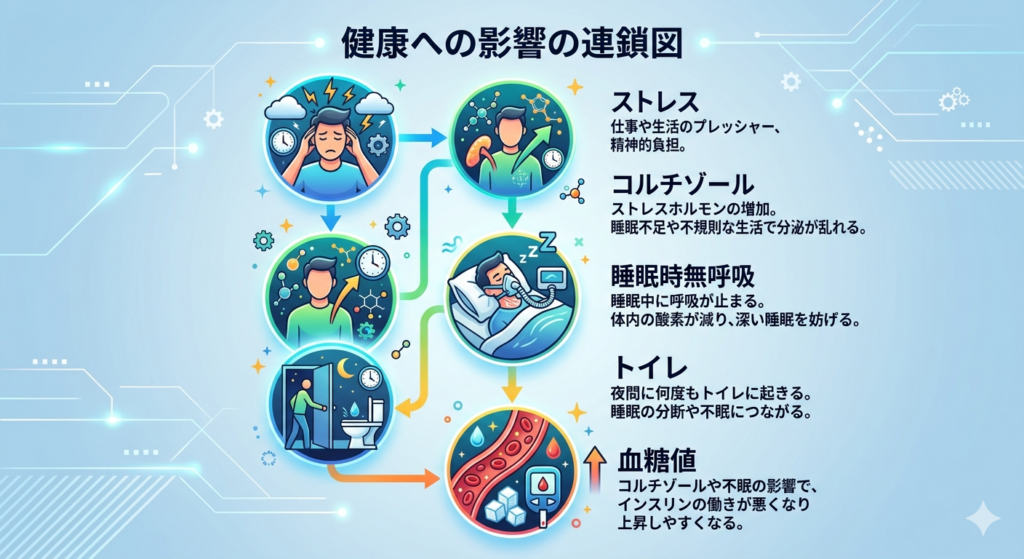
夜中の3時に目が覚める原因は、一つではありません。以下に代表的な原因を10個に絞ってご紹介します。
理由① 睡眠サイクルの自然な切れ目
前述の通り、90分サイクルで繰り返される睡眠の「つなぎ目」にあたるのが3時頃です。通常、この境界線でも再び眠りに入れますが、何らかのストレスや体の不調があるとその移行がうまくいかず、目が覚めてしまいます。
理由② 心理的ストレスと不安
精神科医や臨床心理士が口を揃えて指摘するのが、心理的ストレスによる中途覚醒です。日中に感じているプレッシャー、人間関係の悩み、将来への不安——こうした感情は眠りについてもなくなるわけではありません。
特に「反芻思考( rumination)」と呼ばれる、同じ悩みをぐるぐると繰り返し考えてしまう思考パターンを持つ人は、睡眠の浅い時間帯に覚醒しやすいことが研究でも示されています。
理由③ コルチゾール(ストレスホルモン)の分泌リズム
コルチゾールは「ストレスホルモン」とも呼ばれますが、本来は朝に向けて分泌が増加し、私たちを目覚めさせるための重要なホルモンです。このコルチゾールの分泌は午前3時〜4時頃から始まることが知られており、特にストレスレベルが高い人は、この分泌が早まったり過剰になったりして、夜中のうちに覚醒してしまうのです。
理由④ 血糖値の低下(低血糖)
就寝前に食事をほとんど取らなかった場合や、逆に甘いものを食べすぎた場合、夜中に血糖値が急激に下がることがあります。血糖値が下がると、体は危機を感知してアドレナリンを分泌し、これが覚醒のスイッチを入れてしまいます。
糖尿病の方や血糖コントロールが不安定な方に限らず、一般の方でも「夕食を抜いた日」「夜中にお菓子を食べた日」などに3時頃覚醒しやすい傾向があります。
理由⑤ 睡眠時無呼吸症候群(SAS)
睡眠中に気道が塞がり、呼吸が一時的に止まる「睡眠時無呼吸症候群」は、中途覚醒の大きな原因の一つです。呼吸が止まると血中酸素濃度が下がり、脳が緊急信号を出して目を覚まさせます。
この現象が夜中に何度も起きていても、本人は「なんとなく目が覚めた」と感じるだけで原因に気づかないことも多く、非常にやっかいです。

理由⑥ トイレ(夜間頻尿)
夜中にトイレに行きたくなるのは、特に40代以降の方に多い原因です。膀胱の容量が年齢とともに減少したり、前立腺肥大や過活動膀胱などの疾患が影響したりします。
また、就寝前の水分の摂りすぎ、アルコールや利尿作用のある飲み物(コーヒー・お茶など)も原因となります。
理由⑦ 更年期・ホルモン変動(女性)
女性の場合、閉経前後の更年期にはエストロゲンの急激な低下が起き、のぼせ・ほてり・発汗(ホットフラッシュ)といった症状が出ます。これらが夜中に起きると、当然目が覚めてしまいます。
更年期は40代後半〜50代が多いですが、早発閉経や産後ホルモン変動により、もっと若い年代でも起こりえます。
理由⑧ 気温・環境の変化
寝室の温度・湿度が不適切だと、体温調節がうまくいかず目が覚めます。特に真冬・真夏は室温変化が激しいため、「寒くて目が覚めた」「暑くて汗びっしょり」というケースが多くなります。
適切な睡眠環境は、室温16〜19℃(冬)・25〜26℃(夏)、湿度50〜60%が目安とされています。
理由⑨ アルコールの覚醒作用
「お酒を飲むとよく眠れる」と感じている方は多いでしょうが、実はアルコールの催眠作用は3〜4時間で切れます。その後は覚醒物質(アセトアルデヒドなど)の影響で眠りが浅くなり、ちょうど夜中の3時頃に目が覚めてしまうのです。
寝酒が習慣になっている方の中途覚醒は、飲酒量に比例して増える傾向があります。
理由⑩ うつ病・気分障害
早朝覚醒(通常よりも2〜3時間早く目が覚める)は、うつ病の典型的な症状の一つとして医学的に認められています。夜中の3時という時間帯がこの「早朝覚醒」に該当する場合、心の病気のサインである可能性があります。
目が覚めた後に強い無気力感・絶望感・自己否定的な思考が伴う場合は、専門医への相談を強くおすすめします。
おすすめ・【書籍】コルチゾールハック:脳科学が明かすストレスに負けない最強の秘策
・副腎皮質サプリメント
・ 睡眠サプリ:リラーレ
3. 心理的・精神的な原因を深掘りする
ストレスが睡眠に与える神経学的影響
現代社会において、睡眠の質を低下させる最大の要因の一つが「心理的ストレス」であることは疑いようがありません。しかし、「ストレスが睡眠を悪化させる」というのは単なる感覚的な話ではなく、神経科学的にも明確なメカニズムがあります。
ストレスを受けると、脳の扁桃体(感情のセンター)が活性化し、「戦うか逃げるか反応(Fight or Flight Response)」が起動します。これにより、交感神経が優位になり、アドレナリン・ノルアドレナリン・コルチゾールといったストレスホルモンが一気に放出されます。
日中であれば仕事や行動によってこのエネルギーを消費できますが、就寝中は消費する場がないため、体は「警戒モード」を維持し続けます。結果として、睡眠が浅くなり、ちょっとした刺激でも目が覚めやすくなるのです。
反芻思考と中途覚醒の悪循環
心理学で「反芻思考(Rumination)」と呼ばれる思考パターンは、中途覚醒との関係が特に強いとされています。
反芻思考とは、同じ出来事・悩み・失敗をぐるぐると繰り返し考え続ける思考スタイルで、問題を解決するための建設的な思考ではなく、ただ不快な感情を増幅させるだけの思考ループです。
目が覚めた夜中の3時——静寂の中でこの反芻思考が始まると、脳が再び覚醒状態に入り、なかなか眠れなくなります。そして「眠れない」という焦りがまた新たなストレスになるという悪循環が生まれます。
研究によると、CBT-I(不眠症のための認知行動療法)においてこの反芻思考を扱うことが、中途覚醒の改善に非常に有効であることが示されています。
不安障害・パニック障害と睡眠
全般性不安障害(GAD)やパニック障害を持つ方は、睡眠中にも交感神経が高ぶりやすく、夜中に「突然の不安感・動悸・息苦しさ」で目が覚めることがあります。
これは「夜間パニック発作」と呼ばれることもあり、目が覚めたときに強い恐怖感や心臓がドキドキする感覚、手足のしびれなどを伴うことが特徴です。
このような場合は、睡眠の問題として単独で扱うより、根本にある不安の治療を並行して行うことが重要です。
PTSD・トラウマと夜中の覚醒
PTSD(心的外傷後ストレス障害)を持つ方の中には、夜中に悪夢や強烈なフラッシュバックで目が覚めるケースがあります。これはトラウマ記憶を脳が「未解決の脅威」として認識し続けているために起きる現象です。
特に、レム睡眠中は感情の処理と記憶の整理が行われるため、トラウマ記憶がよりリアルに再現されやすい時間帯でもあります。PTSDによる睡眠障害は、専門医によるEMDRや認知処理療法などの治療が有効とされています。
4. 自律神経とコルチゾールの関係
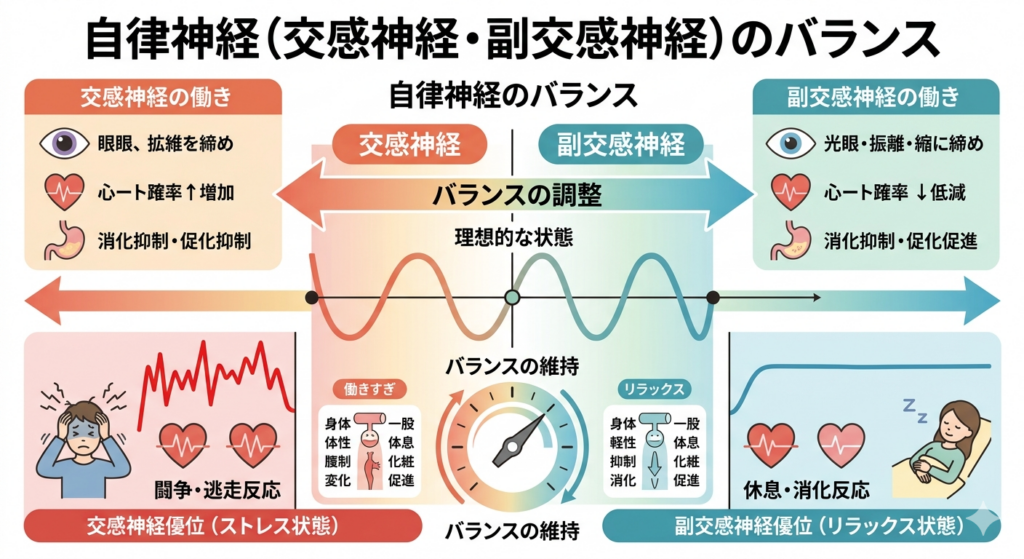
副交感神経と交感神経のスイッチング
睡眠の質は、自律神経——特に「交感神経」と「副交感神経」のバランスに大きく左右されます。
- 交感神経:活動・緊張・覚醒をつかさどる。日中優位になる。
- 副交感神経:休息・回復・睡眠をつかさどる。夜間優位になる。
健康な状態では、夜になるにつれて副交感神経が優位になり、スムーズに眠りへと移行できます。しかし、ストレスや不規則な生活習慣によって交感神経が夜間も活発なままだと、眠りが浅くなり中途覚醒しやすくなります。
コルチゾールの日内変動と3時という時間
コルチゾールは副腎から分泌されるホルモンで、本来は「朝に目を覚ます」ための物質です。健康な状態での分泌パターンは以下のようになっています。
| 時間帯 | コルチゾール分泌 |
|---|---|
| 深夜0時〜2時 | 最低レベル(深い睡眠) |
| 午前3時〜4時 | 分泌が始まる(覚醒準備) |
| 午前6時〜8時 | ピーク(目覚め促進) |
| 日中〜夕方 | 徐々に低下 |
重要なのは、慢性的なストレス状態にある人では、このコルチゾール分泌のリズムが乱れ、午前3時の段階でのコルチゾール量が正常より高くなることがある点です。これが「朝になってもいないのに目が覚めてしまう」という現象の一因になっています。
HPA軸(視床下部-下垂体-副腎軸)の過活性
慢性ストレスは、HPA軸と呼ばれるストレス応答システムを過活性にします。HPA軸が過活性になると、ちょっとした刺激でもコルチゾールが過剰分泌され、体が「緊急事態モード」から抜け出せない状態が続きます。
この状態が慢性化すると、夜中の3時という「コルチゾールが分泌され始める時間帯」に特に目が覚めやすくなるのです。
心拍数変動(HRV)から見た睡眠の質
近年、スマートウォッチなどで計測できる「心拍数変動(HRV:Heart Rate Variability)」が、自律神経バランスの指標として注目されています。HRVが低いほど交感神経が優位で、睡眠の質が低下している傾向があります。
夜中の3時に定期的に目が覚める方は、スマートウォッチのHRVデータを確認してみると、ストレスレベルとの相関関係が見えてくることがあります。
おすすめ・【書籍】コルチゾールハック:脳科学が明かすストレスに負けない最強の秘策
・副腎皮質サプリメント
・ 睡眠サプリ:リラーレ
5. 体の病気・疾患が原因のケース

夜中の3時に目が覚める背景には、身体的な疾患が隠れている場合があります。以下に代表的なものをまとめました。
睡眠時無呼吸症候群(SAS)
前述の通り、SASは気道が塞がれることで呼吸が止まり、脳が覚醒反応を起こす疾患です。特に以下の特徴がある方は要注意です。
- いびきが激しい
- 日中に強い眠気がある
- 朝起きたときに頭痛がある
- 枕が大きく乱れる(寝返りが多い)
- BMIが高い・首が太い
SASは睡眠ポリグラフ検査(PSG)によって診断でき、CPAP療法(持続陽圧呼吸療法)などが有効です。
胃食道逆流症(GERD)
横になると胃酸が食道に逆流しやすくなり、胸焼け・のどの痛みで目が覚めることがあります。夕食を遅い時間に食べた日や、脂っこいものを食べた日に症状が強まりやすいです。
過活動膀胱・前立腺肥大
夜間頻尿の原因として、膀胱や前立腺の問題が挙げられます。50代以降の男性では前立腺肥大、女性では骨盤底筋の低下や膀胱炎なども関係します。
甲状腺機能亢進症
甲状腺ホルモンが過剰分泌される甲状腺機能亢進症(バセドウ病など)では、交感神経が常に高ぶった状態になります。動悸・発汗・体重減少と合わせて夜中の覚醒が起きている場合は、甲状腺の検査を受けることをおすすめします。
うつ病・双極性障害
早朝覚醒(午前3時〜5時の覚醒)は、うつ病・双極性障害(特にうつ相)の典型症状の一つです。特に、目が覚めた後に強い倦怠感・絶望感・消えたいという気持ちが伴う場合は、精神科や心療内科への受診が必要です。
慢性疼痛・線維筋痛症
全身の痛みや特定部位の慢性的な痛みは、夜中に姿勢が変わったときや体の緊張が緩んだときに増強することがあります。線維筋痛症や関節リウマチなどの疾患でも、夜間覚醒が多く報告されています。
6. 「魔の3時」都市伝説の真相と科学的見解

「午前3時=魔の時間」という言い伝え
多くの文化において、午前3時は「魔の時間(The Witching Hour)」「Dead Hour(死の時間)」などと呼ばれ、霊的な活動が最も活発になる時間とされてきました。
日本でも「丑三つ時(うしみつどき)」として知られており、午前2時〜3時頃を指し、怨霊や死霊が跋扈すると信じられていました。
これらの俗信や民間信仰が、「夜中の3時に目が覚めた」という体験に過剰な意味合いを与えることがあります。
科学的見解:なぜ「3時」だと感じるのか
科学的な観点から言えば、「午前3時という時間自体に霊的な意味はない」と断言できます。しかし、以下の理由から「3時」という時間が特別に感じられやすいことは確かです。
1. 確証バイアス(Confirmation Bias) 人は「3時に目が覚めた」体験を特別に記憶し、それ以外の時間に目が覚めた場合は忘れやすい傾向があります。これを「確証バイアス」と言い、「また3時だ」と感じる頻度が実際より高く感じられるのです。
2. 睡眠サイクルと体内時計の合致 前述の通り、0時〜1時に就寝した場合、90分×2サイクル後の2時30分〜3時30分に睡眠が浅くなります。これが単純に目が覚めやすい時間帯と一致するため、「3時前後」に目が覚める人が多いのです。
3. 社会的な暗示効果 「魔の3時」という言説を知っていることで、夜中に目が覚めたとき無意識に時計を確認し、3時前後だと「やっぱり」と感じてしまう心理的なプライミング効果も無視できません。
4. コルチゾール分泌の始まりと一致 医学的に、コルチゾールの早朝分泌が午前3時〜4時頃から始まるため、体内時計が正常に機能していれば、この時間帯に軽い覚醒が起きやすいのは事実です。
民俗学的背景と現代への影響
世界各地の「魔の時間」伝説の起源には、科学が発達する前の時代における「夜中の病気・死亡」の多さが関係しているとも言われています。医療が未発達の時代、夜中に容態が急変したり、死を迎えたりすることが多く、その時間帯を恐れる感覚が文化的に根付いた可能性があります。
現代においてはオカルト的な解釈は必要ありませんが、「3時頃に目が覚める体験」が多くの人に共通する現象であることは事実であり、それを文化が「意味のある時間」として語り継いできたとも言えるでしょう。
おすすめ・【書籍】コルチゾールハック:脳科学が明かすストレスに負けない最強の秘策
・副腎皮質サプリメント
・ 睡眠サプリ:リラーレ
7. 年齢・性別による違い

加齢と睡眠の変化
人間の睡眠は加齢とともに大きく変化します。高齢になるにつれて以下のことが起こります。
- 深睡眠(N3)の減少:40代以降から急激に減り始め、70代では若年期の半分以下になることも。
- 中途覚醒の増加:加齢により膀胱容量が減少し、夜間頻尿が増える。関節痛・腰痛なども目覚めの原因となる。
- 早起き傾向:体内時計が前倒しになる「概日リズムの前進」が起き、「早く寝て早く起きる」サイクルになりやすい。
- 睡眠効率の低下:ベッドで過ごす時間のうち、実際に眠れている割合が減少する。
女性のライフステージと睡眠
女性は生涯を通じて、ホルモンバランスの変化が睡眠に影響しやすい傾向があります。
月経前後(PMS・PMDD) 黄体ホルモン(プロゲステロン)の変動により、月経前に不眠・中途覚醒が悪化しやすい。
妊娠中 頻尿・腰痛・胎動などにより夜間覚醒が増加。また、妊娠後期は横向き姿勢の必要性から睡眠の質が低下しやすい。
産後 育児による夜間授乳・夜泣きはもちろん、ホルモン急変による「産後うつ」も中途覚醒を引き起こすことがある。
更年期(40代後半〜50代) エストロゲン低下によるホットフラッシュ(突然のほてり・発汗)が夜中に起き、目が覚める。更年期の女性の約60%が睡眠の問題を経験すると言われている。
男性特有の問題
男性では、50代以降に前立腺肥大による夜間頻尿が中途覚醒の大きな原因となります。また、睡眠時無呼吸症候群は男性に多く(女性の2〜3倍)、特に中高年の肥満男性で多く見られます。
テストステロンも睡眠と深く関係しており、睡眠不足がテストステロンを低下させ、テストステロン低下がさらに睡眠の質を悪化させるという悪循環が生じることもあります。
子どもと10代の睡眠
子どもは深睡眠の割合が非常に高く、夜泣き・夢遊病・夜驚症(ナイトテラー)などを除けば、中途覚醒は少ない傾向があります。10代になると体内時計が後退し(夜型に傾き)、就寝時間が遅くなりますが、必要な睡眠時間(8〜10時間)は依然として多いです。
8. 夜中に目が覚めたときの正しい過ごし方

夜中の3時に目が覚めてしまったとき、多くの人が間違った行動を取ってしまいます。正しい対処法を知ることで、再び眠りに入れる確率が高まります。
❌ やってはいけないこと
1. スマートフォンを見る ブルーライトがメラトニン(眠気を誘うホルモン)の分泌を抑制し、脳を覚醒させてしまいます。SNSやニュースを見ることで精神的にも活性化してしまい、眠れなくなります。
2. 時計を何度も確認する 「もう〇時間しか眠れない」という焦りがストレスを生み、睡眠の大敵となります。時計は見ないか、視界に入らない場所に置くのが理想です。
3. 「眠らなければ」と必死に考える 眠れない状態で「眠れない」ことに意識を向け続けることは、覚醒をさらに強めるだけです。
4. 電気をつけて活動する 強い光は体内時計を狂わせ、その後の眠りを妨げます。
✅ 正しい対処法
1. 4-7-8呼吸法を試す アリゾナ大学のアンドリュー・ワイル博士が提唱した呼吸法で、副交感神経を活性化させ、体をリラックス状態に導きます。
- 4秒かけて鼻から息を吸う
- 7秒間息を止める
- 8秒かけて口からゆっくり吐く
これを3〜4セット繰り返すだけで、心拍数が落ち着き、眠気が戻ってくることがあります。
2. 20分以上眠れなければ一度ベッドから出る 睡眠制限療法(SRT)の考え方に基づき、眠れない状態でベッドに横になり続けることは「ベッド=眠れない場所」という条件付けを強めてしまいます。20〜30分経っても眠れない場合は、暗い環境で読書など刺激の少ない活動をし、眠気を感じてからまたベッドへ戻ります。
3. 漸進的筋弛緩法(PMR)を実践する 体の各部位に順番に力を入れて脱力する「漸進的筋弛緩法」は、体の緊張をほぐし副交感神経を優位にします。足先から顔まで順番に10秒力を入れ→脱力を繰り返します。
4. グラウンディングを行う 不安や思考過多を感じているときは、「5-4-3-2-1」グラウンディング法が有効です。
- 5つ見えるものを確認する
- 4つ触れるものを確認する
- 3つ聞こえる音を確認する
- 2つにおいを確認する
- 1つ味を確認する
現在の感覚に意識を向けることで、思考の暴走が落ち着きます。
5. ジャーナリング(起床直後) 目が覚めた際に頭の中が心配事でいっぱいなら、ノートに書き出すことが有効です。「脳内のゴミ箱」として機能し、思考を外に出すことで脳の警戒モードが低下します。
おすすめ・【書籍】コルチゾールハック:脳科学が明かすストレスに負けない最強の秘策
・副腎皮質サプリメント
・ 睡眠サプリ:リラーレ
9. 根本的に改善するための生活習慣

中途覚醒を根本的に改善するには、一晩で直すことはできませんが、習慣の積み重ねが確実に睡眠の質を変えていきます。
睡眠衛生(スリープハイジーン)の基本
① 毎日同じ時間に起きる どんなに夜中に目が覚めた翌日でも、起床時間を一定に保つことが体内時計の安定に最も重要です。休日の寝坊(ソーシャルジェットラグ)は1時間以内に抑えましょう。
② 朝の光を浴びる 起床後30分以内に自然光(または5000ルクス以上の光)を浴びることで、体内時計がリセットされ、メラトニンの分泌リズムが整います。曇りの日でも窓際に10〜15分いるだけで効果があります。
③ 就寝2〜3時間前からブルーライトを避ける スマートフォン・パソコン・タブレットのブルーライトはメラトニン分泌を妨げます。ナイトモードや専用メガネの使用も有効ですが、デバイス自体を手放す習慣が理想です。
④ カフェインのカットオフ時間を守る カフェインの半減期は5〜7時間。午後2時以降にコーヒー・緑茶・エナジードリンクを摂取すると、夜中にその効果が残る場合があります。
⑤ アルコールを睡眠薬代わりにしない 就寝前のアルコールは入眠を早めるように見えますが、睡眠の質(特に後半の深さ)を著しく損ないます。飲むなら就寝3〜4時間前までに少量にとどめましょう。
⑥ 就寝前のルーティンを作る シャワー→読書→軽いストレッチなど、毎晩同じ「入眠前儀式」を繰り返すことで、脳に「そろそろ眠る時間だ」というシグナルを送れます。
食事と睡眠の関係
睡眠に良い食材として注目されているものをご紹介します。
| 食材 | 有効成分 | 睡眠への効果 |
|---|---|---|
| バナナ | トリプトファン・マグネシウム | セロトニン→メラトニン生成を助ける |
| 牛乳・チーズ | トリプトファン・カルシウム | 神経を落ち着かせる |
| 小魚・大豆 | カルシウム・GABA | リラックス効果 |
| ナッツ類 | マグネシウム | 筋肉弛緩・神経安定 |
| キウイ | セロトニン・抗酸化物質 | 入眠時間短縮の研究あり |
| サクランボ | 天然メラトニン | 睡眠サイクルの調整 |
逆に、就寝前に避けるべき食事として、高脂肪・高糖質の食事、辛いもの、大量の水分摂取が挙げられます。
運動と睡眠の関係
定期的な有酸素運動(ウォーキング・ジョギング・水泳など)は、睡眠の深さ(深睡眠)と入眠速度を改善することが多くの研究で示されています。ただし、就寝直前(2時間以内)の激しい運動は体温を上昇させ、逆に睡眠を妨げることがあります。
夕方(16時〜18時頃)の運動が、深部体温の上昇→就寝時の下降という流れを作り出し、特に入眠に効果的です。
マインドフルネス瞑想の科学的効果
マインドフルネス瞑想は、不眠症に対してCBT-I(認知行動療法)と同等、または補完的な効果があることが示されています。特に、ボディスキャン瞑想は就寝前に行うことで、体の緊張を解き、副交感神経を活性化する効果があります。
1日10〜20分、継続的に実践することで、6〜8週間後に有意な睡眠改善が見られたという研究結果も複数報告されています。
10. 病院に行くべきサインとは

以下のような状態が続く場合は、自己流の改善には限界があります。専門医への受診を検討しましょう。
受診を検討すべきサイン
- 3週間以上、週3回以上の中途覚醒が続いている(慢性不眠症の基準)
- 日中の強い眠気・集中力低下・気分の落ち込みが仕事や生活に支障をきたしている
- 目が覚めたときに強い不安感・動悸・息苦しさがある(パニック発作の可能性)
- 目が覚めた後に絶望感・希死念慮(死にたいという気持ち)がある(うつ病の可能性)
- パートナーからいびきや呼吸停止を指摘されている(睡眠時無呼吸症候群の可能性)
- 足がむずむずして眠れない・夜中に足を動かしてしまう(レストレスレッグス症候群の可能性)
- 睡眠薬・市販薬・アルコールなしでは眠れない状態が続いている
どの科を受診すればよいか
| 症状・懸念 | 受診先 |
|---|---|
| 不眠全般・ストレス性の中途覚醒 | 睡眠外来・心療内科・精神科 |
| 気分の落ち込み・意欲低下を伴う | 精神科・心療内科 |
| いびき・日中の眠気 | 睡眠外来・耳鼻科・呼吸器科 |
| 夜間頻尿 | 泌尿器科 |
| 更年期症状(ほてり・発汗) | 婦人科 |
| 動悸・ほてり・体重変化 | 内科(甲状腺検査) |
| 慢性疼痛を伴う | 整形外科・ペインクリニック |
CBT-I(不眠症のための認知行動療法)について
薬に頼らない不眠治療として、世界的に最も推奨されているのがCBT-I(Cognitive Behavioral Therapy for Insomnia:不眠症のための認知行動療法)です。
CBT-Iは以下の要素から構成されます。
- 睡眠制限療法:就寝時間を制限し、睡眠の圧力を高める
- 刺激制御療法:ベッドを「眠る場所」として再条件付けする
- 認知再構成:睡眠に関する誤った信念を修正する
- リラクゼーション訓練:漸進的筋弛緩法・呼吸法など
- 睡眠衛生教育:生活習慣の見直し
複数の大規模研究で、CBT-Iは睡眠薬より長期的に高い効果があることが示されており、日本でも専門家によるCBT-Iプログラムを受けられる医療機関が増えています。
まとめ:夜中の3時を「睡眠の見直しチャンス」に変える

夜中の3時に目が覚めるという体験は、多くの人が共有する現象です。その背景には、睡眠サイクルの自然な構造、コルチゾールをはじめとするホルモンの分泌リズム、心理的なストレスや不安、身体的な疾患、生活習慣の乱れなど、複数の要因が絡み合っています。
重要なのは、「目が覚めること=悪いこと」と捉えすぎないことです。人間の睡眠は、一晩中ずっと深く眠り続けるわけではなく、浅い眠りと深い眠りを繰り返す波のような構造を持っています。その「波の頂点」にあたる浅い眠りの時間帯に目が覚めることは、ある意味で生理的に自然なことでもあります。
問題になるのは、目が覚めた後に再び眠れない時間が長く続くこと、日中の生活に支障が出ること、強い不安や気分の落ち込みを伴うことです。
この記事でご紹介した内容を振り返ります。
- 睡眠は90分のサイクルで構成されており、3時頃は自然に浅くなりやすいタイミング
- コルチゾールの分泌が午前3時〜4時から始まる
- 心理的ストレス・反芻思考・不安障害が中途覚醒を引き起こす
- 睡眠時無呼吸症候群・夜間頻尿・更年期・低血糖・GERDなども原因となる
- 「魔の3時」は科学的根拠のある都市伝説ではなく、確証バイアスと睡眠構造の合致
- 目が覚めたときはスマホを見ず、4-7-8呼吸法や漸進的筋弛緩法を実践する
- 毎日同じ時間に起きる・朝の光を浴びる・カフェイン・アルコールを見直す
- 3週間以上続く場合は睡眠外来・心療内科への受診を検討する
夜中の3時に目が覚める体験を「体と心からのメッセージ」として受け取り、生活習慣・睡眠環境・心理状態の見直しに取り組む機会にしてみてください。少しずつの改善が積み重なって、朝まで深く眠れる夜が必ず戻ってきます。


コメント